教你辨別急性vs慢性青光眼 深近視眼壓高要小心
撰文:郭韻婷|編輯:SundayKiss | 相片:新傳媒資料庫
如何辨別青光眼?
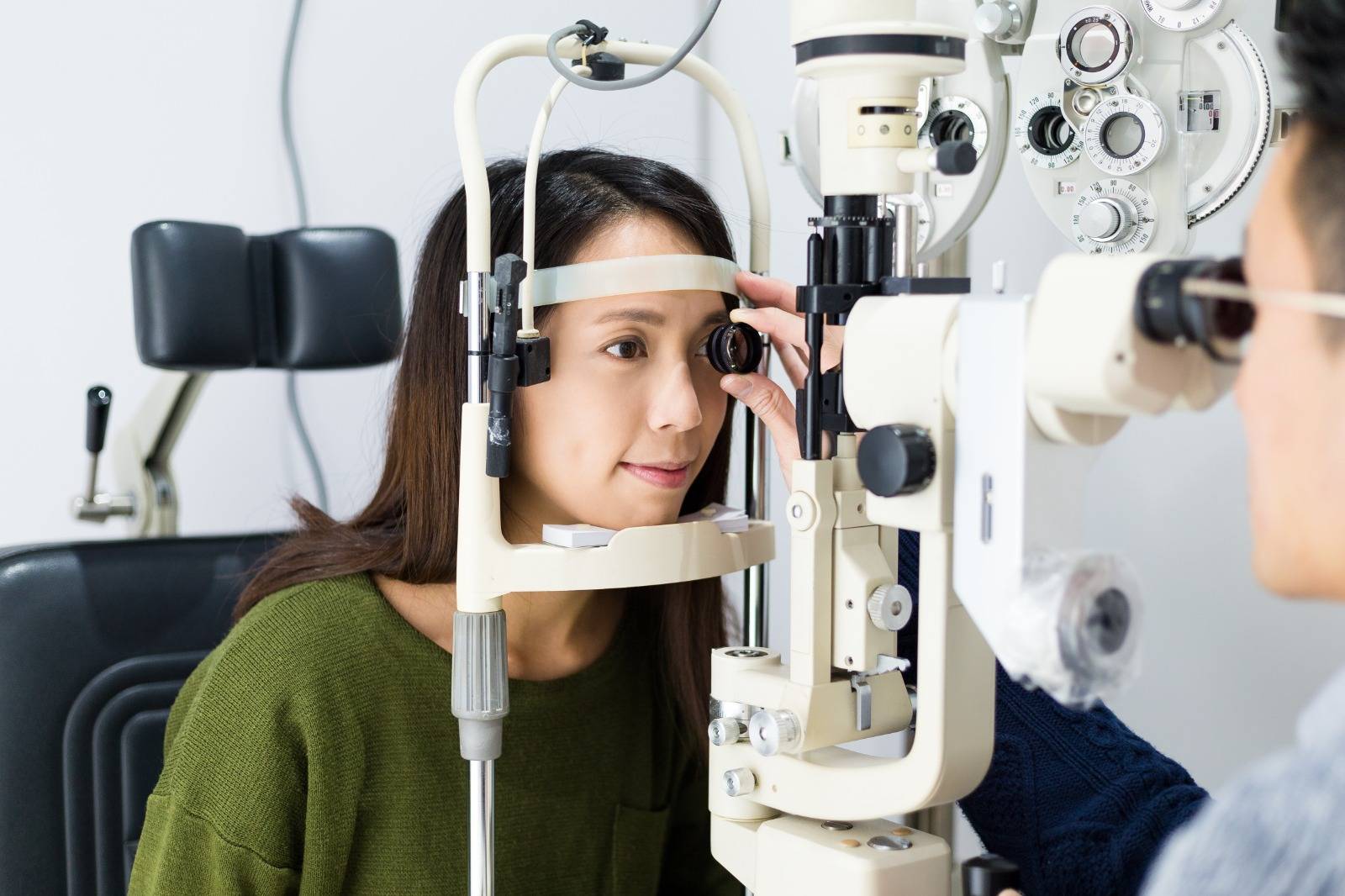
青光眼名字的由來,是因古代青光眼患者在病情末期,旁人看患者的眼睛會發現青綠色,故以此爲名。從醫學上分析,青光眼是由於眼球壓力過高,造成眼後房視網膜及視神經上纖維,逐漸毀壞的一種眼疾。一旦視神經線受破壞,視力便回天乏術,致盲風險極高。因此,醫生診斷是否患上青光眼的方法,包括量度眼球壓力是否過高,以及檢查視神經線是否健康,惟最好方法是定期作眼睛檢查。
青光眼早期病症不明顯,故青光眼又稱作「視力小偷」。患者的視野會慢慢由正常減退至隻剩下中央部分,若沒有適當治理,視力會下降,甚至失明。關於青光眼的分類,可分爲開角型及閉角型青光眼;或分爲急性及慢性,當中的慢性青光眼基本上無明顯徵狀,患者的眼壓慢慢升高,大多不會察覺,在無聲無色中患有眼疾而不自知。此外,醫生強調,無論患上哪一種青光眼,對視力造成的損害均是永久性。急性青光眼患者眼球壓力短時間内升至很高,看事物會感到模糊、眼睛疼痛等症狀。青光眼是本港頭號永久致盲殺手,據資料顯示,本港有23% 失明人士是由青光眼所致。
視神經強弱因人而異
普通人眼壓一般約在15至16水銀毫米(mmHg),郭坤豪醫生強調,有些人的視神經線很強,眼壓高至30mmHg亦不會患上青光眼。相反,一些人眼壓在12、13mmHg,視神經線很弱,也可以患上青光眼,並稱之爲低眼壓性青光眼。因此,最終診斷是否患上青光眼,視神經線才是關鍵。
亞洲人患急性青光眼居多
醫生表示,急性青光眼,顧名思義是患者眼球壓力在短時間内突然急升,但部分急性清光眼患者的眼壓會急升至50、60mmHg。「由於患者眼球壓力,在短時間内升至很高,患者看事物時會感到模糊、疼痛、眼睛腫脹、頭痛及作嘔作悶。甚至可能覺得周圍事物會有顔色,病症較爲明顯,這就是急性青光眼。倘患者的眼壓升至很高,眼的痛楚很嚴重,常人難以忍受,一般要到急症室求診。
據統計資料顯示,急性青光眼患者以亞洲人較爲常見,且以女性及年紀大人士居多。醫生解釋,眼睛裏睫狀體産生的房水,爲眼睛提供養分,當房水流動不順暢,眼壓便會升高。因此,急性青光眼的原因,有些患者角膜與虹膜之間的房角位置天生狹窄。或随著年紀增加,白内障令房角愈來愈窄,甚至突然閉塞,導致房水堵塞不通,眼壓便會因此急升,繼而患上急性青光眼。急性青光眼患者由於眼壓太高,血液不能到達視神經線,倘不能盡快得到适當處理,視神經線便會缺乏養分,甚至壞死。
部分人本身的房角位狹窄,而情緒激動是引起急性青光眼的因素之一,例如嚎哭,或服食肚痛藥及感冒藥等。
醫生指,此類藥物會讓房角位收窄,令眼壓急升,突然患上急性青光眼亦不足爲奇,並通常會在夜晚發生。當此類患者求診,醫生會盡快用藥物降低患者的眼壓,待眼壓下降後,會幫患者做虹膜穿刺,用激光在虹膜上打一個小洞,房角重新打開,疏通水分。倘患者求醫不及時,或者房角太窄,則須接受手術治療。
醫生形容,慢性青光眼的患者因容易掉以輕心,一般到察覺時已經喪失大部分視力,若再處理不當更可随時致盲。
3大類高風險患者
1.糖尿病人士
2.高血壓人士
3.年紀大的大士
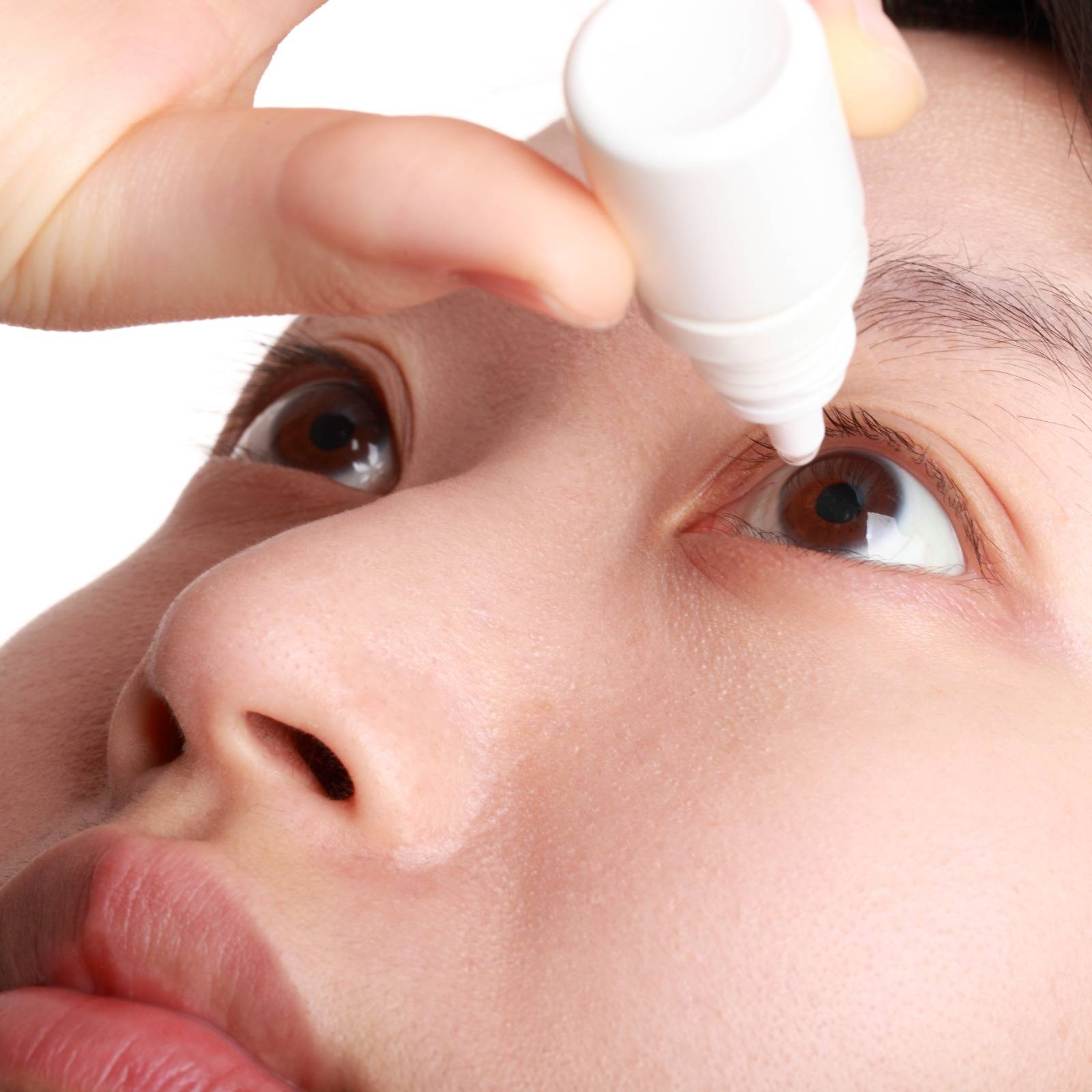
勿亂用眼藥水醫治青光眼
不少人在眼睛發炎時,會自行到藥房買眼藥水,不過,醫生指曾有一位年輕男患者以這種方式自療,卻造成嚴重後果。該患者滴了眼藥水後,眼睛不適情況得到舒緩,一直使用數月。惟卻不清楚原來該眼藥水含有類固醇,因而令眼壓逐漸升高。
後來該患者其中一隻眼睛視力模糊才求醫,最後確診患上慢性青光眼;而另一隻眼睛則僅餘一、兩成視力,此後須由醫生處方适當的眼藥水長期醫治。事實上,此類情況在本港算常見,醫生提醒,倘眼睛有任何不適,必須循正確途徑求診醫生治理。即使無家族病史,專科醫生亦建議45歲或以上人士,應定期檢驗眼睛。
坊間藥房售賣的眼藥水,部分含類固醇成分,勿胡亂自行購買,以致令眼睛受損影響視力。所以預防因青光眼,可減低失明機會的最佳方法,醫生呼籲市民,倘發現眼睛出現問題,應盡早檢查及治療,以保存視力 。即使無家族病史,亦建議45歲或以上人士定期驗眼,包括視網膜、黃斑點病變、量度眼壓,以及檢查視神經是否健康。若有直屬親人患有青光眼,須注意在發病高峰年紀即20歲,應開始定期驗眼。
參考資料:衛生處網頁